Żylaki nóg to patologia, która powoduje ścieńczenie ścian naczyń żylnych, deformację (rozszerzenie, wydłużenie) naczyń krwionośnych, zaburzenie przepływu krwi. W przypadku braku szybkiego leczenia choroba może prowadzić do szeregu powikłań, niepełnosprawności i śmierci. W poniższym materiale szczegółowo opisano etapy powstawania żylaków nóg, ich objawy i objawy kliniczne, a także metody leczenia tej choroby.
Powody pojawienia się
Według statystyk ponad 60% kobiet i około 50% pacjentów silniejszej płci cierpi na żylaki kończyn o różnym stopniu nasilenia.
Istnieje wiele przyczyn, które powodują rozwój choroby. Kluczowe czynniki obejmują:
- Dziedziczna predyspozycja. Jedną z najczęstszych przyczyn choroby jest genetycznie uwarunkowany defekt tkanki łącznej. Objawia się osłabieniem ścian naczyń.
- Płeć (kobiety są bardziej podatne na żylaki). Eksperci kojarzą pojawienie się choroby ze zmianami zachodzącymi w organizmie kobiety w różnych okresach. Ciąża, poród, menopauza to stany, którym towarzyszy przyrost masy ciała, zmiany poziomu hormonów i deformacja naczyń krwionośnych.
- Nadmierna masa ciała, utrudniająca przepływ krwi w żyłach, jest przyczyną pięciokrotnie zwiększającą ryzyko rozwoju choroby u kobiet w wieku rozrodczym.
- Właściwości odżywcze. Brak witamin i błonnika roślinnego zakłóca naturalną regenerację ścian żył.
- Ograniczanie aktywności fizycznej. Zastój krwi w kończynach dolnych jest często spowodowany brakiem ruchu i długotrwałym siedzeniem. Zawody wymagające pracy „na nogach” (chirurg, kucharz) również są czynnikiem wysokiego ryzyka.
- Choroby zapalne powstające w narządach miednicy, zaburzenia endokrynologiczne, choroby serca i centralnego układu nerwowego, płaskostopie.
- Urazy kości i tkanek miękkich nóg.
Oprócz tego istotnymi czynnikami są także: wiek danej osoby (spadek elastyczności naczyń krwionośnych jest uwarunkowany genetycznie procesem starzenia), obecność złych nawyków.
Obcisłe ubranie, niewygodne buty na bardzo wysokich obcasach, regularne podnoszenie ciężarów, przyjmowanie leków hormonalnych – wszystkie powyższe przyczyny mogą być również przyczyną opisywanej choroby.
Objawy żylaków
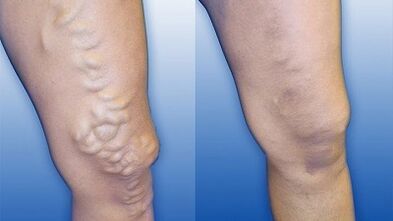
Objawy choroby różnią się w zależności od stopnia żylaków i zależą od lokalizacji, charakteru zmian patologicznych w naczyniach oraz stopnia nasilenia zaburzeń przepływu krwi.
Żylaki pierwszego stopnia najczęściej nie pojawiają się we wczesnych stadiach rozwoju. Niewielki dyskomfort, który pojawia się w kończynach głównie po wysiłku fizycznym, dość szybko mija – pacjent potrzebuje jedynie chwili odpoczynku. Stopniowo, oprócz zwiększonego zmęczenia, ciężkości nóg i innych nieprzyjemnych wrażeń pojawiających się wzdłuż naczyń dotkniętych zmianami patologicznymi, dodaje się swędzenie, ból i uczucie pełności.
Czy pierwszy etap żylaków rozwija się u dzieci w wieku szkolnym? Odpowiedź brzmi: tak. Literatura medyczna ostatnich dziesięcioleci opisuje przejawy patologii, które dotykają młodzież w wieku 16-17 lat.
O postępie choroby i przejściu do drugiej fazy świadczy wzrost nasilenia objawów. W dotkniętym obszarze zaczynają pojawiać się obrzęki i pajączki. Obraz kliniczny uzupełnia hipertermia o charakterze miejscowym i nocne skurcze mięśni łydek. Żylaki II stopnia charakteryzują się także zmniejszeniem częstości objawów po odpoczynku (długotrwałym).
Zaawansowane formy choroby w trzecim etapie charakteryzują się występowaniem bólu, obrzęku i ciągłych skurczów. Skóra na dotkniętym obszarze zaczyna się łuszczyć, traci włosy i staje się sucha. Kolor zmienia się na brązowy.
W przyszłości odnotowuje się pęknięcia naczyń krwionośnych i pojawienie się owrzodzeń troficznych.
Diagnostyka
Pierwszym etapem diagnostyki żylaków jest badanie u flebologa. Aby postawić ostateczną diagnozę, oprócz obowiązkowych badań, lekarz może przepisać:
- USG Doppler (metoda pozwalająca ocenić drożność naczyń krwionośnych i zastawek);
- Angioskaning ultradźwiękowy, stosowany w przypadku powikłań.
Aby uzyskać informacje w wielu sytuacjach, stosuje się również flebografię (kontrast rentgenowski, komputer trójwymiarowy) i fleboscyntygrafię. Wymienione metody stosuje się w niektórych przypadkach wymagających dalszych zabiegów chirurgicznych.
Etapy żylaków
Według klasyfikacji akademików istnieją 3 etapy (stopnie) żylaków kończyn dolnych - kompensacyjny (1), subkompensacyjny (2) i dekompensacyjny (3).
Etap początkowy: kompensacja
Pierwszy etap żylaków może rozwijać się przez kilka lat. Choroba nie ma ograniczeń wiekowych ani geograficznych: chorobę wykrywa się u mieszkańców różnych krajów, niezależnie od wieku pacjentów.
Pojawiające się objawy często przypisuje się objawom innych chorób. Zmiany nie można określić wizualnie.
Przy pomocy odpowiedniej terapii złagodzenie początkowego stadium żylaków następuje w stosunkowo krótkim czasie.
Etap drugi: subkompensacja
Długość tego okresu może sięgać kilku lat (jego czas trwania zależy od stylu życia, rodzaju aktywności i ogólnego samopoczucia pacjenta).
W przypadku żylaków drugiego stopnia obserwuje się wizualnie wyraźną deformację naczyń; specyficzne objawy zaczynają pojawiać się znacznie częściej, a zmniejszenie ich nasilenia wymaga dłuższego odpoczynku.
U większości pacjentów zgłaszających się do lekarza stwierdza się fazę subkompensacji. Dzięki terminowej wizycie w klinice i przeprowadzeniu wszystkich niezbędnych manipulacji rozwój powikłań zostaje zatrzymany.
Trzeci etap: dekompensacja
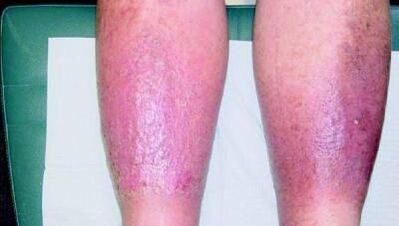
Żylaki stopnia 3 w przypadku braku leczenia powodują powstawanie egzemy i owrzodzeń troficznych. Te ostatnie występują głównie na wewnętrznych powierzchniach nóg (rzadziej na plecach, powyżej kostek) i charakteryzują się nieregularnym kształtem, płaskim dnem oraz obecnością treści ropnej. Usytuowany pojedynczo.
Ściany naczyń krwionośnych objętych chorobą tracą elastyczność i wytrzymałość, często ulegają uszkodzeniu. Pęknięciom towarzyszy krwawienie, które rzadko samoistnie ustępuje.
W trzecim etapie żylaków kończyn dolnych w dotkniętych obszarach może rozwinąć się róża. Choroba pogłębia się z powikłaniami takimi jak:
- zakrzepica żył;
- zakrzepowe zapalenie żył;
- zapalenie naczyń chłonnych.
W 3. stadium żylaków zmiany zaczynają dotyczyć całego organizmu: obserwuje się osłabienie układu odpornościowego i układu mięśniowo-szkieletowego, może wystąpić łysienie.
Leczenie żylaków w zależności od stadium
Wybór metody leczenia zależy od fazy rozwoju procesu patologicznego. Zaawansowana choroba wymaga radykalnych środków ulgowych.
Terapia żylaków w początkowej fazie
Żylaki pierwszego stopnia tłumi się za pomocą leków, venotonics, kremów, kompleksu masażu, skleroterapii (wstrzyknięcie specjalnego środka do żyły) i terapii ozonem (metoda wzmacniająca naczynia krwionośne). Dodatkowo możesz skorzystać z przepisów tradycyjnej medycyny.
Zabrania się samodzielnego stosowania leków, wywarów i naparów z ziół leczniczych (bez konsultacji z lekarzem): niesystematyczne leczenie tylko pogorszy stan.
Wśród przepisanych leków:
- produkty medyczne stymulujące przepływ krwi w żyłach;
- środki zwiększające napięcie naczyniowe.
Dawkowanie ustalane jest indywidualnie, w zależności od stanu pacjenta.
Do pomocniczych metod zachowawczego leczenia żylaków zalicza się stosowanie dzianin medycznych (pończochy, rajstopy, golf) i bandaży elastycznych.
Zastosowanie tego ostatniego zapobiega rozwojowi deformacji i pomaga zmniejszyć obciążenie naczyń dotkniętego obszaru podczas chodzenia. Stosuje się je po śnie (w nocy), w pozycji leżącej; nosić przez cały dzień. Usuwa się je dopiero wieczorem, przed odpoczynkiem.
Odzież uciskowa poprawia krążenie krwi i wspiera osłabione ściany naczyń.
W domu możesz zastosować chłodne kąpiele stóp, aby złagodzić zmęczenie i zmniejszyć dyskomfort.
Łagodzenie choroby w postaci 2
Zasady leczenia farmakologicznego żylaków II stopnia są podobne jak w leczeniu pierwszej fazy choroby. Polega na stosowaniu leków przeciwzakrzepowych, wenotoniki i noszeniu odzieży uciskowej.
Do popularnych leków łagodzących obrzęki zaliczają się maści i mazidła.
Do zabiegów chirurgicznych zalicza się terapię falami radiowymi i koagulację laserową. Pierwsza z tych metod pozwala na usunięcie układu naczyniowego i jest stosowana u pacjentów, którzy w przeszłości cierpieli na astmę, niedokrwienie i inne poważne choroby.
Obliteracja falami radiowymi pod kontrolą ultradźwięków wykonywana jest w przypadku uszkodzenia pni żył odpiszczelowych dużych i małych i pomaga w eliminacji węzłów żylakowatych.
Główną receptą tradycyjnej medycyny jest stosowanie okładów z błękitnej glinki. Aby uzyskać mieszaninę leczniczą, 2 łyżki. l. skałę osadową rozcieńcza się w 1 szklance wody. Powstałą substancję nakłada się na uszkodzone obszary i mocuje serwetką. Dotknięty obszar jest dodatkowo owinięty ciepłym ręcznikiem. Minimalny czas zabiegu to dwie godziny.
Metody tłumienia 3. stadium choroby
Leczenie żylaków stopnia 3 obejmuje zabiegi chirurgiczne. Należą do nich flebektomia (usunięcie dotkniętego naczynia), stosowana w przypadku wrzodów i zakrzepów krwi. Wyróżnia się metody klasyczne i laserowe (bez nacięć).
Pod koniec operacji przepisuje się terapię lekową i zaleca się noszenie pończoch uciskowych.
Zapobieganie chorobom

Lista zasad zapobiegających możliwemu rozwojowi żylaków obejmuje trzy główne punkty: przestrzeganie zasad zdrowego stylu życia, unikanie obcisłych ubrań i niewygodnych butów oraz terminowe wizyty u lekarza.
Aby zapobiec chorobie, zaleca się kobietom w ciąży stosowanie odpowiednio dobranego bandaża, rajstop uciskowych lub pończoch.
Podczas rehabilitacji należy przestrzegać zdrowej diety, wykonywać zalecany zestaw ćwiczeń, brać prysznic kontrastowy i regularnie poddawać się zleconym badaniom.
I najważniejsze: przy pierwszym podejrzeniu rozwoju choroby należy natychmiast zwrócić się o pomoc do flebologa. Żylaki wykryte na początkowym etapie można całkowicie wyeliminować bez szkody dla zdrowia.


















